2022年4月より不妊治療が保険適用となり、4年が経過しました。
費用がハードルとなっていた方にとっては、不妊治療が受けやすい環境になった一方、保険適用には43歳未満という「年齢制限」や年齢に応じて3回もしくは6回という「回数制限」に悩む方も少なくありません。
そして、患者様だけではなく、医師も保険が適用されるうちに妊娠・出産を叶えるべく治療にあたっています。
そこで今回は、
「Shortening time to delivery(意訳:赤ちゃんが誕生するまでの治療期間を短くする)」
を掲げ、日々の治療に当たられている仙台ARTクリニック 副理事長・院長の五十嵐秀樹 医師に、「短期間で妊娠・出産を叶えるために大切な『治療の考え方』」等について話をうかがいました。
*五十嵐先生は2026年4月より仙台ARTクリニック 院長に就任されています。インタビューは2026年3月に実施しており、記事の内容には3月まで五十嵐先生が在籍していた医療機関での状況が含まれています。
目次
保険適用で変わった患者層:20代の増加と「43歳の壁」
―2022年4月の保険適用から4年が経ちました。受診される方の年齢など変化はありますか。
五十嵐先生:
不妊治療の保険適用は、社会に不妊症を広く認知させるという意味での効果が大きかったと思います。
変化としては、保険適用による経済的負担の軽減もあり、保険適用前は30歳以下の患者さんはほとんどいませんでしたが、適用後は20代の方が増えました。また、保険適用は43歳未満という条件があるため、40~42歳で治療をされる方も増えています。
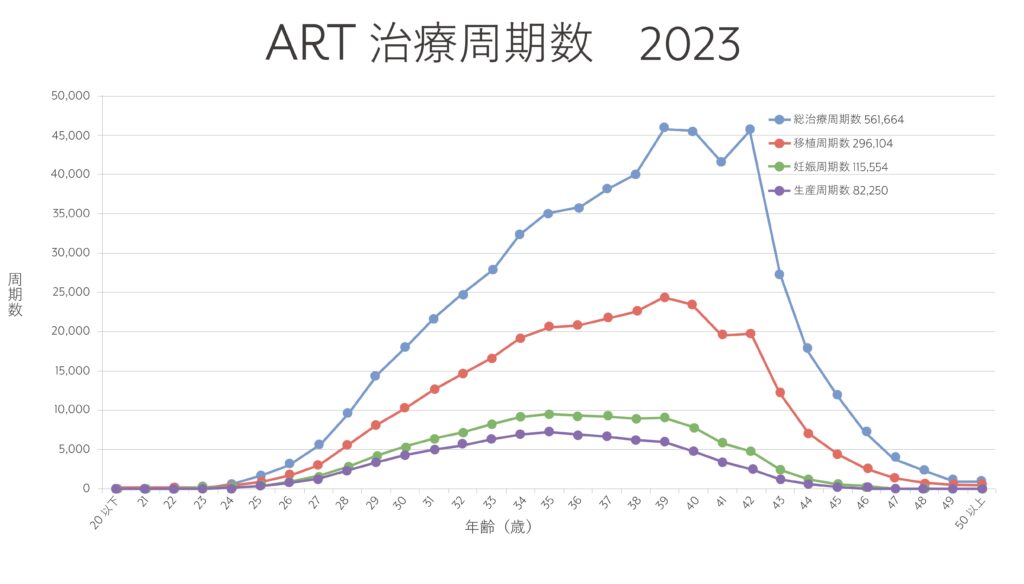
実際、日本産科婦人科学会が出している最新のデータ(下図)でも、39歳から42歳の治療周期が多く、43歳から大幅に減っていることがわかります。
―不妊治療を始められる患者さんの中には、年齢による保険適用の回数制限を意識し受診される方が多いのでしょうか。
五十嵐先生:
はじめから保険適用の回数を意識して受診する方は少ないように思います。
他院ですでに体外受精や顕微授精を行われていた方は、保険適用となる残りの回数が少なくなっていることもあり、残りの回数で妊娠・出産できるかという点を意識される方も多いですが、一般不妊治療(タイミング法や人工授精)の場合、40歳になってから転院されてくるケースもあり、“あと一か月早く(39歳のうちに)来てくれていたら、保険適用回数は6回だったのに”という方も少なくありません。
学会などが一般不妊治療を行う医療機関にも、高度生殖補助医療(体外受精や顕微授精)の保険適用について、より周知するなどの取り組みが必要かもしれません。
また、
年齢は保険適用回数に関係するだけでなく、妊孕率にも大きく影響する
ため、一般不妊治療から高度生殖補助医療を行う医療機関への転院を検討されている方は年齢も意識いただくのが良いと思います。
40歳以上の回数制限「3回」は妥当か?データ蓄積による改善への期待
―40歳未満6回、43歳未満3回という保険適用の回数について、どのようにお考えでしょうか。
五十嵐先生:
40歳未満の場合、6回以内で多くの方が出産に至っている印象です。
実際、ESHRE(ヨーロッパ生殖医学会)でも、40歳未満の方が良好な受精卵(胚)を4回以上移植した場合、80%以上の方が妊娠する
というデータを出しています。
ただ、
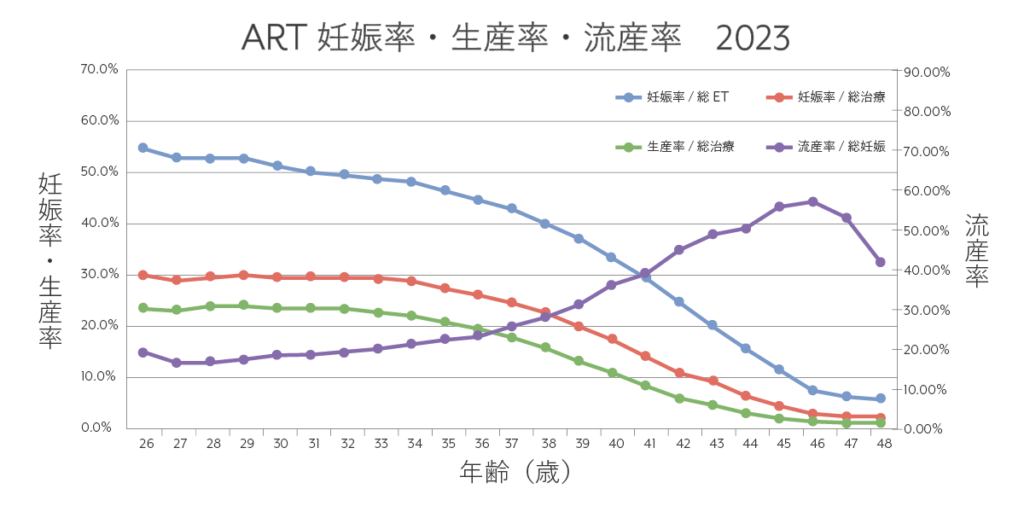
40~43歳未満の方の場合、どうしても年齢に伴い、胚の異数性(染色体の数の異常)の割合が増えるため、妊娠できても流産してしまう確率が高まり(下図)、3回以内で出産に至るのは難しくなります。
とはいえ、限られた財源の中で、何の根拠もなしに保険適用の回数を増やすことはできないと思います。そのため、例えば国あるいは学会が40~43歳未満の方が3回胚移植を行った場合、どのような転帰をたどり、何%が出産に至ったか等のデータを集計・公表し、その結果に基づき保険適用の回数を変えていくことが大事だと考えます。
また、こういったデータが蓄積されていくことで、治療計画を立てる際にも非常に役立ちますし、患者さんの治療に対するモチベーションにもつながると思います。
―確かに、そういったデータが集計・公開されていると、保険適用の回数が上限に達し、自由診療(全額自己負担)での治療を継続しようか迷われる方の参考にもなるかもしれませんね。
薬や検査の制約、貯卵不可でも工夫を重ね、保険適用下でも着実に成績を伸ばす
―保険適用後、使える技術の制限などにより、治療方針で変わったことはございますか。
五十嵐先生:
不妊治療を「検査」「採卵」「胚移植」に分けた場合、「採卵(媒精含む)」に関しては、必要な薬剤や技術は保険適用あるいは先進医療となっているため、保険適用前と変わりなく実施できています。
「胚移植」においては、自由診療時代との違いがあります。
例えば、胚の着床に適した子宮内膜の環境を作るために投与する黄体ホルモン製剤は、経腟剤と経口剤を併用したい場合もあるのですが、保険ルール上はどちらか一方しか使用できないことになっています。
また、年齢因子や低AMHなど難治性症例において、自由診療時代は貯卵(ちょらん)が認められていたため、40歳以上の場合は胚盤胞が3~4個凍結できたら移植するという流れで治療を進めていました。年齢と共に胚に染色体異常がある確率は高まるため、少しでも若い時の胚を確保した上で、治療を進めていけるというのがメリットでした。
しかし、保険診療では貯卵は認められていないため、採卵し凍結したものはすべて移植しないと次の採卵や治療ができません。凍結胚を移植しても上手くいかなかった場合、次の凍結胚を移植する前にPGT-A(着床前胚染色体異数性検査)をしたいと思っても、保険診療中に自由診療を行うことができないため、採卵から自費でやり直す必要があります。また、胚の染色体異常など何かしらの要因で流産された場合、次の治療を開始できるまでに半年程度かかります。その間にも卵子や胚の質は低下しますし、母体の妊孕性も低下していきます。
このように貯卵できないことで、治療の効率が悪くなってしまうことや治療と治療のインターバルができてしまうことは、患者様にとってもデメリットと言えます。
なお、「検査」は『CD138』という慢性子宮内膜炎の診断のために行う検査が保険適用にも先進医療にも認定されず、スタンダードな治療が保険適用下では行えなくなっています。
自由診療時代は、子宮鏡検査とCD138を同時に行い、必要な治療を行っていましたが、現在は子宮鏡検査を行い炎症の所見があった場合、子宮内フローラ検査を行い、検出された菌に応じた治療を行うという方針に変更しています。
このように、自由診療時代にできたことで保険適用になってからできなくなったこともありますが、
全体の治療成績は上がっていることから、保険診療という枠組みの中でも十分治療は可能
と言えます。
また、不妊治療が保険適用となる前の助成金制度と比べ、優れている点もあります。
助成金時代は、採卵から胚移植までの一連の治療プロセスを1回とカウントしており、採卵したものの卵が育たず移植に至らなかった場合や、体調不良で移植を中止した場合も、原則として「1回」の助成対象(回数消化)となっていました。
難治性症例などでは、採卵しても移植につながらない場合もあるのですが、
現行の保険制度は「胚移植回数」でカウント
しているため、移植に至らなかった場合は回数としてカウントされないという点は非常に大きなメリットだと思います。
急がば回れ!出産までを見越した子宮鏡検査の重要性
―不妊治療においては、不妊原因を調べ治療や対策することが重要ですが、治療をする上で、先生がまず行う検査や必要とお考えの検査を教えてください。
五十嵐先生:
初診の場合、まずは不妊原因の精査と原因に応じた治療から始めます。
そして、保険制度上のルールでもありますが、まずは一般不妊治療(タイミング法・人工授精)から始め、妊娠に至らない場合、高度生殖補助医療(体外受精や顕微授精)に移行します。移行するタイミングは、女性の年齢(35歳未満、35~39歳、40歳以上)によっても変わってきます。
ただし、重度な男性因子や卵管因子がある場合は、最初から高度生殖補助医療が可能なため、不妊原因によって治療の進め方は異なります。
女性因子・男性因子・あるいは両方ある場合もあるため、
どのような治療が最短で妊娠・出産に近づくかを考え、フレキシブルに保険ルールを引用しながら患者さんのメリットになる治療方法を提示
しています。
―不妊治療を進める上で、できるだけ早く実施したほうが良いとお考えの検査や治療(保険診療・先進医療)はありますか。
五十嵐先生:
良い胚が得られても、着床する場所である子宮の環境が悪いと着床しない、着床しても流産してしまいます。そういった意味で、
子宮鏡検査は非常に重要視しています。
例えば、一般不妊治療から高度生殖補助医療にステップアップし、初めて胚移植をする方の場合、過去の治療周期の状態を確認し、良好な増殖期内膜になっているか、子宮内膜ポリープの疑いがないかを確認してから胚移植を行うようにしています。もし、これらの状態が良くなさそうな場合、早めに子宮鏡検査を勧めています。
過去に流産を繰り返している方も同様です。慢性子宮内膜炎の疑いがあるか子宮奇形ではないか等を自分の目で見てから胚移植することを心がけています。
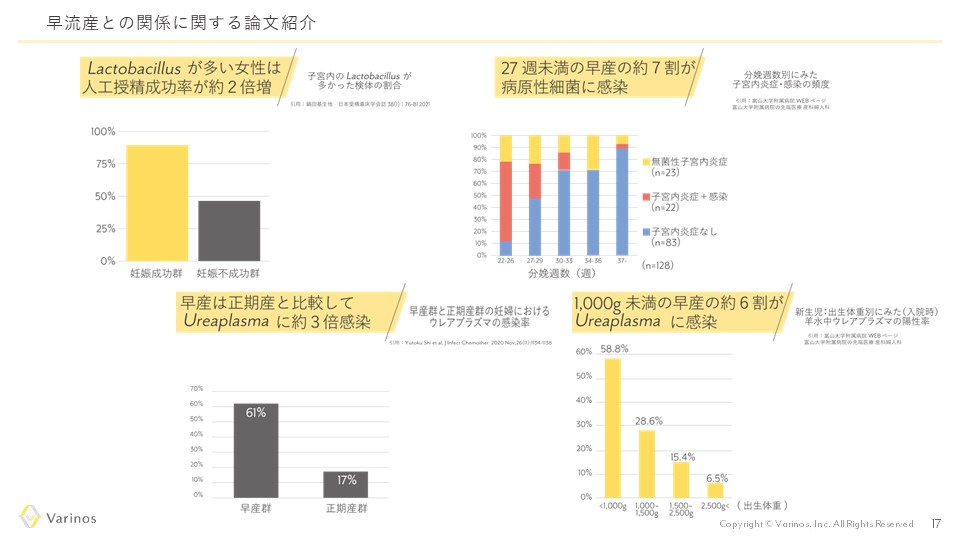
なお、慢性子宮内膜炎がある方も多いですが、すべてのケースにおいて抗菌剤で治療するのは、耐性菌の問題もありやりすぎと考えています。
抗菌剤が必要かを判断するのに子宮内フローラ検査は有効
だと考えており、多少、慢性子宮内膜炎が疑われても乳酸菌(ラクトバチルス)が豊富な状態であれば、移植の対象とすることもあります。
―自由診療で重要度が高いとお考えの検査や治療があれば教えてください。
五十嵐先生:
不育症(反復流産)の方に対しては、自由診療の
PGT-AやPGT-SR(着床前胚染色体構造異常検査)の重要度が高いです。
流産はからだの負担、精神的負担が大きく、時間のロスにもつながるため、保険適用回数が残っている方に対しても、自由診療で治療を進め、PGT-Aを実施したほうがよいのでは、という提案をすることもあります。
治療一回当たりの生産率を高め、最短での卒業(出産)を目指す治療戦略とは?
―短い期間で妊娠・出産につなげるため、先生が取り組まれていることや治療方針について教えてください。
五十嵐先生:
私が治療を行う上で意識しているのは
「Shortening time to delivery」
です。
不妊治療は妊娠がゴールではなく出産がゴールです。
例えば先ほどお話した「子宮内環境の精査」などを行うと胚移植までに時間がかかり「Shortening time to pregnancy」には反するように思うかもしれませんが、
回数制限のある保険診療の中では『治療一回当たりの生産率を上げる』ことがとても重要であるため、子宮内環境の精査を行うことが「Shortening time to delivery」につながる
と考えています。
その他にも、「Shortening time to delivery」につなげるための戦略として
・適切な卵巣予備能の評価
・過去の治療歴を考慮した卵巣刺激法の選択
・採卵
・媒精方法
・高度な培養技術
・胚移植の際の黄体補充の最適化
・胚移植の技術
の精度を上げること
加えて、
・適切な先進医療を組み合わせた治療
・(精子の質は結果に大きく影響するため)男性因子に対する取り組み
が重要と考えています。
通院の負担や周囲からの理解。医療機関が挑む「3つの壁」への対応策
―不妊治療が保険適用になったことで、経済的な負担が減った方もいらっしゃると思いますが、医療機関として注力されている取り組みなどあれば教えてください。
五十嵐先生:
保険診療が始まり、不妊治療の3つの壁「経済的負担」「身体的負担」「精神的・社会的負担」に対する理解は深まったと感じていますが、我々医療機関は、より治療が受けやすい環境にすべく様々なアプローチをしていく必要があると思っています。
[経済的負担に対して]
患者さんに対し、自治体等が不妊治療に対する助成を行っていることもお伝えするようにしています。また、生命保険等の手術給付金や保険商品に付帯する先進医療特約が対象となる場合もあることをお伝えするなど、医療費ができるだけ抑えられる方法を提案しています。
[身体的負担に対して]
頻繁に通院するのはやはり大変です。患者さんのニーズに応じた通院スケジュールを組むといった工夫をしています。
[精神的・社会的負担に対して]
不妊治療は、精神的ストレスが大きい治療でもあり、保険診療の中では精神的なサポートを行うことも組み込まれています。そのため、我々も患者さんがカウンセリングを受けやすい環境を整えています。
また、厚労省は患者さんが治療を受けやすい制度設計をしているのですが、不妊治療への理解があり制度設計もしっかりしている企業はまだ少ない状況です。私も企業での講演なども行っていますが、働きながら不妊治療をする方も多いため、不妊治療をする場合どのくらい通院が必要か、企業としてどういったサポートがあるとよいかなどお話していければと思っています。
漫然とした継続は禁物。保険適用回数を無駄にしない「転院の判断基準」
―年齢による回数制限がある現行の保険制度下で不妊治療を行う上で、患者様に知っておいてほしいこと、お伝えしたいことをお聞かせください。
五十嵐先生:
不妊治療の検査・治療は早ければ早いほど有効です。
第一歩を早めに踏み出してほしいと思っています。
そして、すでに不妊治療をされている方は、結果が思うようにでない場合、自分が受けている治療が適切かを考えていただきたいです。
例えば40歳未満の方は保険適用回数が6回ありますが、3回までに妊娠・出産できなかった、あるいは胚移植につながらなかった場合、医師になぜこういった結果なのかを聞いてください。明確な回答をしてくれ、都度方法を変え治療をしてくれる医療機関は良いと思いますが、漫然と同じことを繰り返している場合、転院を考えたほうがよいかもしれません。
40歳以上の方は、そもそもの保険適用回数が3回と少ないので、1~2回上手くいかなかった時点で、「年齢が理由だから」と上手くいかなかった治療法を繰り返し行われるようであれば、転院したほうがよいでしょう。
保険診療になり、回数制限がある中で結果を得るには、医療機関の選択の重要度がこれまで以上に増してきていると言えます。
―年齢や回数制限がある保険診療で不妊治療を行う場合、短い期間・少ない回数で出産にたどり着くための治療計画が非常に重要であることがわかりました。そのためには、上手くいかなかった治療法で胚移植を繰り返すのではなく、上手くいかなかった原因を探る検査等をできるだけ早い段階で実施し治療することが、不妊治療のゴールである出産への近道であることを理解し、焦らず治療に取り組むことが大切ということですね。
五十嵐先生、ありがとうございました!
今回お話を伺った医師
仙台ARTクリニック
副理事長・院長 五十嵐 秀樹 医師
1997年 山形大学大学院医学研究科 卒業
1997年 済生会山形済生病院
1998年 長井市立総合病院
1999年 山形県立日本海病院
2000年 米沢市立病院
2001年 山形大学医学部産婦人科 助手
2006 年 米国ペンシルベニア大学 博士研究員
2007年 山形大学医学部産婦人科 助教
2013年 山形大学医学部 講師
2016年 京野アートクリニック仙台 院長
2026年 仙台ARTクリニック 副理事長・院長
[主な資格]
医学博士
日本生殖医学会生殖医療専門医・指導医
日本産科婦人科学会産婦人科専門医・指導医
[所属学会]
日本産科婦人科学会
日本生殖医学会
日本産科婦人科内視鏡学会
日本受精着床学会
日本卵子学会(代議員:平成27年〜現在)
アメリカ生殖医学会

人気記事
-


胚移植後の症状まとめ~それって妊娠のサイン?注意が必要な兆候?
-


その腸溶性“だとおもっている”ラクトフェリンサプリ、本当に腸まで届いている!?〜サプリの見分け方をご紹介
-


一番妊娠しやすい日はいつ?オギノ式での排卵日の計算方法や体の変化で予測する方法
-


ラクトフェリンによる子宮内フローラの改善効果~論文からみる妊活中の摂取目安量とは
-

流産の兆候と原因は?心拍確認後の流産率や流産後の妊娠可能性・妊娠再開までの目安を解説
-


胚移植後のNG行動~立ち仕事・ウォーキング・スクワット・旅行はダメ?
-


妊活中いつならお酒を飲んでも良い?お酒以外で控えるべき飲み物や医師お勧めの飲み物も紹介
-


妊活で知っておくべき「精子」のすべて|元気な精子の作り方・古い精子・寿命・正しい出し方まで解説
-

子宮内フローラとは?_妊活研究会での講演レポート(前半)
-


体外受精で考えられる9つのリスク~母体や子ども障害など将来への影響は?