慢性子宮内膜炎が妊娠・出産を阻む?原因や検査・治療法を医師が解説

不妊の原因は一つではありませんが、慢性子宮内膜炎は不妊や流産の原因の一つです。
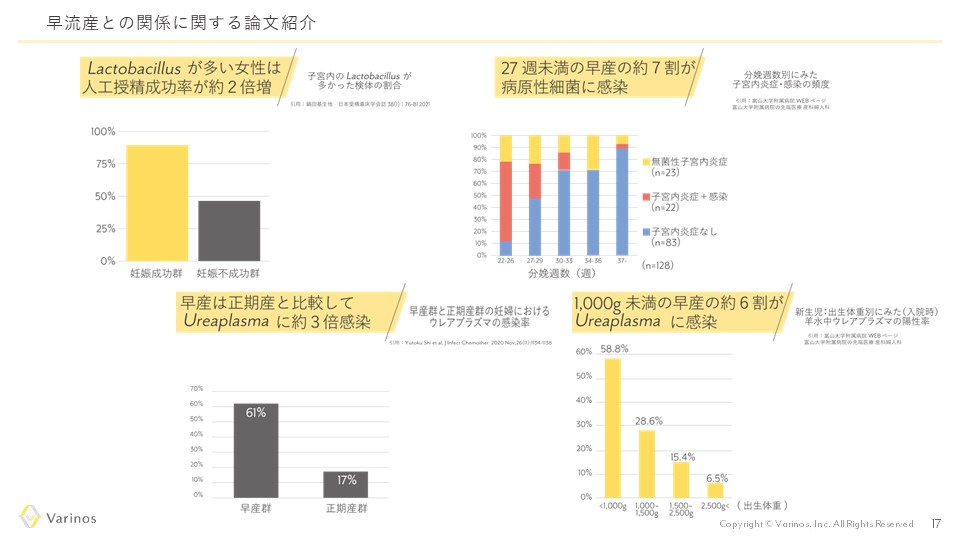
不妊症患者さんの2.8~39%、反復着床不全の方は30~60%に慢性子宮内膜炎を認めるといわれています。慢性子宮内膜炎は症状が乏しいと言われており、気づかないうちに不妊の要因になっているということも珍しくありません。
そこで、今回はとよた星の夢ARTクリニック(旧:グリーンベルARTクリニック)院長の西川和代医師に
◇慢性子宮内膜炎とはどのような疾患なのか
◇慢性子宮内膜炎と不妊症の関係
◇慢性子宮内膜炎の原因は何か
◇慢性子宮内膜炎の検査方法
◇慢性子宮内膜炎の治療方法や改善までの期間
◇慢性子宮内膜炎の再発の可能性
などについて、お話を伺いました。
目次
子宮内膜炎とは?自覚症状はある?
―子宮内膜炎は、大きく「急性子宮内膜炎」と「慢性子宮内膜炎」に分けられますが、それぞれについて教えてください。
西川先生:
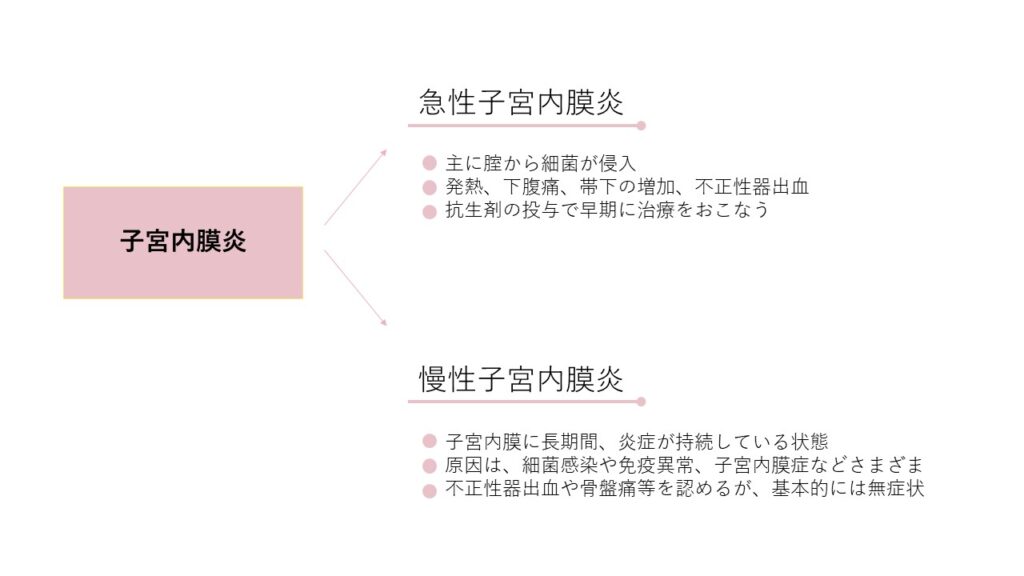
子宮内膜炎は、子宮内の細菌感染などにより子宮内膜に炎症が起こっている状態を指します。症状や原因の違いにより、「急性子宮内膜炎」と「慢性子宮内膜炎」に分けられます。
急性子宮内膜炎とは:
急性子宮内膜炎は、性交や、出産、婦人科での処置などを切掛けとして、子宮内膜に感染が起こり、発熱、下腹痛、帯下の増加、不正性器出血などの症状を認める状態です。
クラミジアや淋菌などの性感染症の病原体や、大腸菌やブドウ球菌など、人体に存在している菌が、腟から子宮内へ上行性に感染することで起こります。感染が卵管や骨盤内に及ぶと、卵管閉塞や骨盤内癒着の原因となり、不妊症や子宮外妊娠などの合併症を引き起こす可能性があるので、抗生剤の投与を行い、早期に治療することが重要です。
慢性子宮内膜炎とは:
慢性子宮内膜炎は、子宮内膜に長期間にわたって炎症が起こる状態で、子宮内膜に形質細胞というリンパ球の浸潤を認めることが特徴です。子宮内膜が作られるたびに炎症を繰り返し、不妊症や不育症の原因にもなることから、最近注目を集めています。
慢性子宮内膜炎の主な原因は細菌感染によるものですが、感染以外にもさまざまな原因が指摘されています。不正性器出血や骨盤痛を認める場合もありますが、基本的に無症状であることが多く、気が付きにくいことから、不妊治療を行う上では注意が必要な疾患です。
―慢性子宮内膜炎の場合、基本的に無症状とのことですが不妊治療クリニックではどういった場合、慢性子宮内膜炎を疑うのでしょうか。
西川先生:
当院では、胚移植の際に、Grade1~2の良好胚盤胞(受精卵)を移植しているにも関わらず、反復して妊娠が成立しない場合(反復着床不全)や、妊娠初期の流産を2回、3回と繰り返しているような場合(=2回:反復流産 3回:習慣流産)には慢性子宮内膜炎の存在を疑います。 また、早産の経験がある場合や、比較的年齢の若い患者さんが生化学的妊娠(=妊娠反応は陽性になるが、胎嚢がみえないまま陰性化する)を繰り返しているような場合にも、慢性子宮内膜炎が関与しているケースがあるため、妊娠歴を注意深く確認しています。
慢性子宮内膜炎の原因は何?
―慢性子宮内膜炎の原因は「細菌」と考えてよいのでしょうか。また、細菌が原因ではない慢性子宮内膜炎もあるのでしょうか。
西川先生:
診療上、最も多くみられるのは、細菌感染が原因となって生じる、感染性の慢性子宮内膜炎であるため、慢性子宮内膜炎は、感染性の慢性子宮内膜炎と同じ意味として扱われていることが多いです。その為、慢性子宮内膜炎の治療には主に抗生剤が用いられます。 慢性子宮内膜炎の細菌感染以外の原因としては、免疫の異常や、子宮内膜症、子宮内膜ポリープや子宮筋腫などの子宮疾患、避妊具などの子宮内異物などが挙げられますが、発症のメカニズムはまだ明らかになっていません。
代表的な慢性子宮内膜炎の原因菌とは:
慢性子宮内膜炎の原因菌は、細菌性腟炎の原因菌としても良く知られています。
代表的な慢性子宮内膜炎の原因菌としては
・腸球菌(Enterococcus)
・大腸菌(Escherichia)
・連鎖球菌(Streptococcus)
・マイコプラズマ(Mycoplasma)
・ウレアプラズマ(Urea plasma)
・ブドウ球菌(Staphylococcus) などがあげられます。
―慢性子宮内膜炎の原因菌には、どのように感染してしまうのでしょうか。
西川先生:
主な感染経路は、腟から子宮頚部を経て、子宮内へと細菌が侵入して感染が起こる、上行性感染です。性交や月経時、生理用品のタンポンの使用、流産や出産時の子宮内処置、避妊器具の使用などによって感染が起こるといわれます。
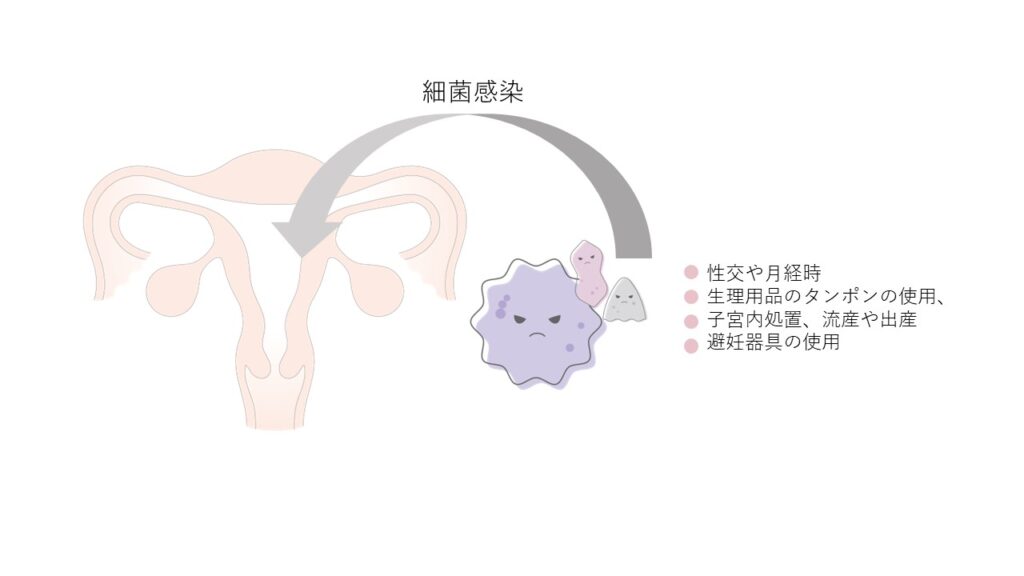
感染を起こしやすくなる背景には、抗生剤の長期投与などにより、正常な腟内細菌叢が壊れてしまうことがあります。 健康な女性の腟内に住んでいるデーデルライン桿菌は、酸を作り出すことで有害な細菌の増殖を抑え、腟の自浄作用を助けると言われています。抗生剤は、腟内の善玉菌や悪玉菌を区別せずに殺菌する作用があるため、抗生剤の使用後は、腟内の善玉菌が減ってしまい、腟内の防御機能が低下する可能性があります。
腟内の細菌のバランスを正常に保つことは、子宮内膜炎を予防するために効果的であることから、近年、プロバイオティクスである腟内乳酸菌製剤が、不妊治療においても活用されるようになりました。
慢性子宮内膜炎を調べる方法~検査の種類や特徴、診断について
―慢性子宮内膜炎の検査やそれぞれの特徴について教えてください。
西川先生:
現在、慢性子宮内膜炎を調べる代表的な検査としては以下の3つがあげられます。
====
1.子宮鏡検査
2.CD138
3.子宮内細菌叢検査(以下、子宮内フローラ検査)
===

① 子宮鏡検査
子宮鏡検査は、子宮の内部に内視鏡カメラを挿入して、子宮内腔の形状や、子宮内膜の状態を視覚的に確認する検査です。慢性子宮内膜炎を疑う場合の所見としては次のようなものがあります。
子宮内膜の充血:子宮内膜の一部または全体が赤くなっている状態です。炎症によって血管が拡張し、血流が増加していることを示します。
間質浮腫:子宮内膜の間質(細胞の間の組織)が水分過多となっている状態です。炎症によって毛細血管の透過性が高まり、水分が間質に漏れ出していることを示します。
マイクロポリープ:子宮内膜の表面に1mm未満の小さな隆起が多数見られる状態です。炎症によって子宮内膜の増殖が亢進し、血管を伴わない小さな突起が形成されていることを示します。
子宮鏡検査で慢性子宮内膜炎を疑う所見があったとしても、子宮鏡検査の所見だけでは慢性子宮内膜炎の診断には至りません。診断をつける為には、子宮内膜の一部を採取して病理学的特徴である形質細胞の有無を調べます。
② CD138
CD138検査は、慢性子宮内膜炎の診断に用いられる、病理組織を染色するための方法です。子宮内膜に慢性炎症があると、形質細胞と呼ばれるCD138という表面抗原をもった、特徴的な免疫細胞が増加します。CD138検査はこの形質細胞を染色し、顕微鏡下に形質細胞の数をカウントします。400倍視野の顕微鏡下で10~20視野あたり1~5個以上の形質細胞を認める場合に、慢性子宮内膜炎と診断しますが、明確な診断基準は確立されていません。
CD138検査を行うためには、子宮内膜の一部を採取して検査しなければならず、女性にとってはやや侵襲的な検査となります。また、保険診療や先進医療の適応となっていないため、費用負担が大きくなります。そして、CD138検査を行っても慢性子宮内膜炎の原因は特定できないため、子宮内細菌叢検査(子宮内フローラ検査)など、原因を調べるための検査を行う必要があります。
③ 子宮内細菌叢検査(子宮内フローラ検査)
子宮内フローラ検査は、子宮内に存在する細菌の種類やバランスを調べる検査です。
具体的には、子宮内から検体を採取し、その中に含まれる細菌のDNAを次世代シーケンサーという機器により解析します。
この検査により、善玉菌・ラクトバチルスの割合を調べることができます。また、他の常在菌や細菌性腟炎の原因となる細菌の割合も同時に評価できるため、慢性子宮内膜炎などの原因となっている菌を特定することができます。検査結果は、Lactobacillus属が90%以上の場合をLDM(Lactobacillus Dominant Microbiota)とし、Lactobacillus属が優位の正常子宮内細菌叢と判断します。
―慢性子宮内膜炎の検査としては、CD138という検査がよく知られていると思いますがいかがでしょうか。
西川先生:
当クリニックでも慢性子宮内膜炎を強く疑う患者さんに対しCD138検査を行いますが、先ずは子宮内フローラ検査を行い、慢性子宮内膜炎の原因菌がいるのかを確認しています。
CD138は保険適応にならないことや、子宮内膜組織の採取が患者さんへの負担となることから、不妊原因がどうしてもわからない場合や、3回以上の反復着床不全など対象症例は限られています。子宮内膜の炎症により、着床が阻害されているのかを明確にしたい場合や、慢性子宮内膜炎の治癒判断をする場合にCD138検査を行っています。
CD138検査を単独で行った場合、一般的には、広域スペクトラムの抗菌薬(=多くの種類の細菌に効果がある抗生剤)で治療を行いますが、子宮内に存在する細菌の種類によっては効果が得られない場合もあるため、子宮内フローラ検査を行って、原因菌を特定し、効果の高い抗生剤を選択することをお勧めしています。子宮内フローラ検査を行うことは、不要な抗生剤の使用を減らすことにもつながり有益と考えています。
CD138検査のメリット
・子宮内膜に炎症があるかを明確にすることができる
・慢性子宮内膜炎の治療後に治癒しているかの判断基準となる
CD138検査のデメリット
・子宮内膜組織を採取して調べる必要があり身体への負担がある
・保険適用はなく全額自費負担。先進医療にもなっておらず、費用面での負担が大きい
・明確な診断基準が確立していない(論文でも視野数、陽性細胞数にばらつきがある。)
・原因に応じた抗菌薬の処方ができない(何の細菌が影響を与えているかわからない)
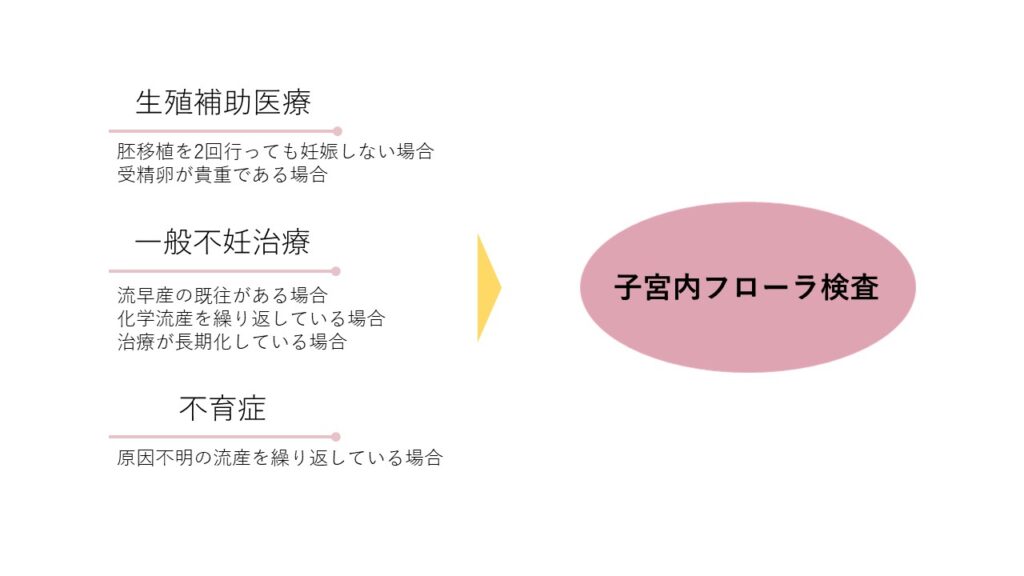
―どのような方に子宮内フローラ検査を実施されているのでしょうか。
西川先生:
当院では、主に、生殖補助医療を行っている方に子宮内フローラ検査を行います。胚移植を2回行っても妊娠が成立しなかった場合には、必ず子宮内フローラ検査の説明を行い、早目に検査を行っています。
なお、卵巣機能に低下がみられる場合には、一つ一つの受精卵が貴重であるため、初回移植に備えて、事前に子宮内フローラ検査を受けてもらう場合があります。また、流産を繰り返している不育症の患者さんに対しては、慢性子宮内膜炎の存在を疑い、積極的に子宮内フローラ検査を行っています。
一般不妊治療を行っている患者さんは、子宮内フローラが良好に保たれていることが多いため、検査対象とはしていませんが、流早産の既往がある場合や化学流産の回数が多い場合、治療が長期化している場合には、子宮内フローラ検査を行います。
何割の人が慢性子宮内膜炎を患っているのか
―不妊治療をしている方は、慢性子宮内膜炎に罹患されている割合が多いのでしょうか。
西川先生:
不妊治療をしている女性は、一般の女性と比較して、慢性子宮内膜炎に罹患している割合が高いといわれています。一般女性の慢性子宮内膜炎の罹患率は約0.8~19%ですが、不妊症患者では2.8~39%に上昇します。さらに、反復着床不全や反復流産の患者では、それぞれ14-67.5%、9.3-67.6%という高い割合で慢性子宮内膜炎がみられるという報告があります。
慢性子宮内膜炎があると妊娠できない?妊娠できても流産や早産しやすい?
―慢性子宮内膜炎と妊娠・出産の関係について教えてください。
西川先生:
慢性子宮内膜炎は不妊症や流産、早産の原因になると言われています。
慢性子宮内膜炎があると、子宮内膜に炎症性サイトカインなどの炎症物質が過剰に分泌され、子宮内膜の胚(受精卵)の受容能が低下します。また、胚の発育に必要な栄養素やホルモンが不足することから、胚の成長が阻害されます。子宮内膜の遺伝子発現にも変化が起こり、胚の着床に関わる分子や受容体が減少するため、着床障害を引き起こします。
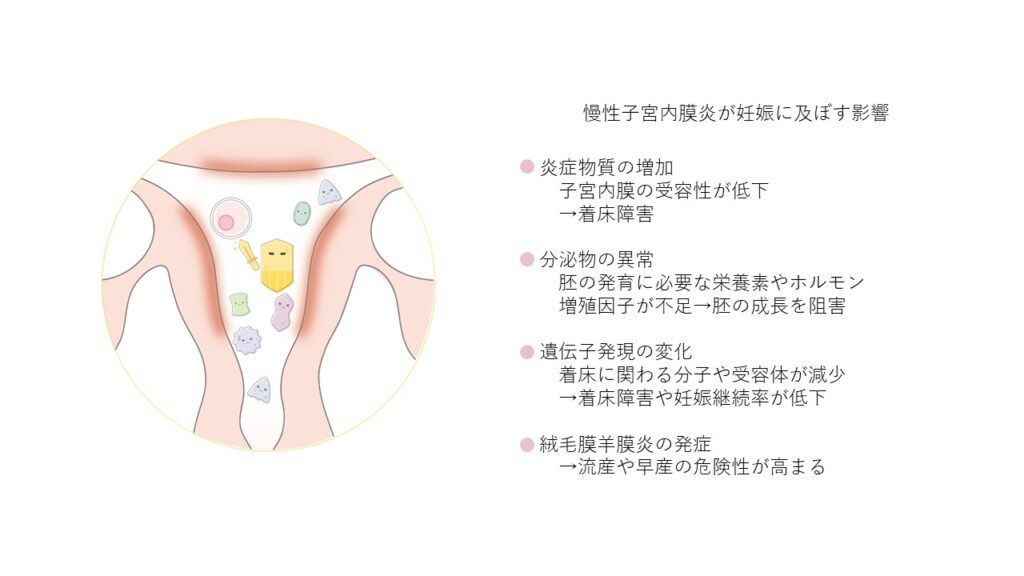
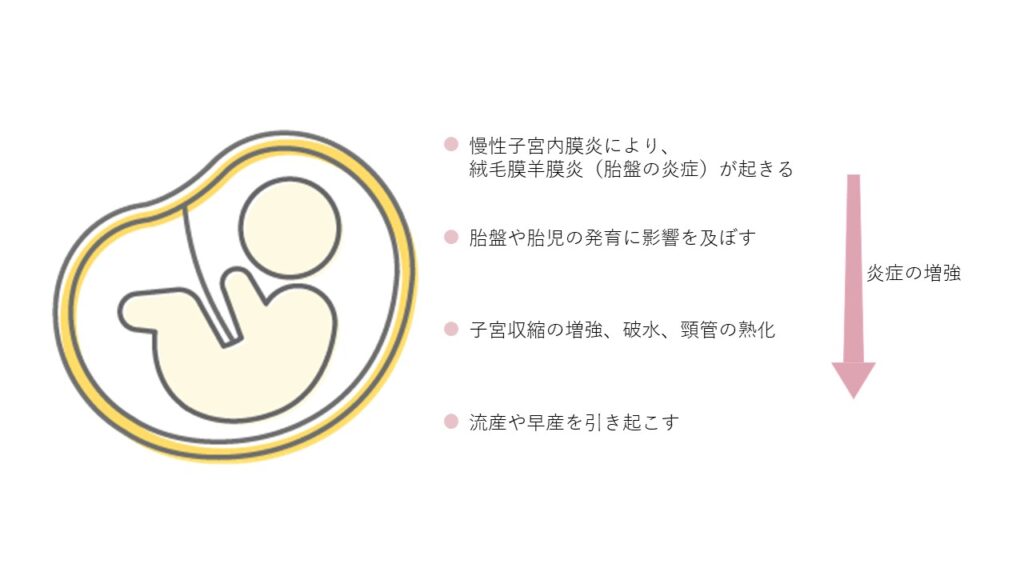
また、慢性子宮内膜炎に気付かずに、妊娠が成立した場合には、子宮内の慢性的な炎症が、絨毛膜羊膜炎(胎盤の炎症)を引き起こし、胎盤の形成不全や胎児発育不全の原因になることや、胎盤を形成する絨毛膜に炎症を引き起こし流産や早産の原因となることが報告されています。絨毛膜羊膜炎は、妊娠中期以降に発症することが多く、感染が進行すると子宮収縮が頻回に起こり、子宮頸管の熟化(子宮の入口が柔らかくなる)や破水を引き起こし、流早産の原因となります。
慢性子宮内膜炎に対する治療を行うと、妊娠率や流早産率に改善がみられることが報告されており、慢性子宮内膜炎を認めた場合には早期の治療が望まれます。不妊治療を行う上で、慢性子宮内膜炎をいかに見逃さないようにするかは、治療期間を長引かせないための重要な鍵だと思っています。
慢性子宮内膜炎の治療法は?どのくらいの期間で治るのか
―慢性子宮内膜炎、子宮内フローラの治療法や改善までの期間については個人差があると思いますが、一般的な治療法や治療期間について教えてください。
西川先生:
現段階では、慢性子宮内膜炎や子宮内フローラ改善のための確立された治療方法はありませんが、一般的な治療方法としては、抗生剤の投与やプロバイオティクスやプレバイオティクスサプリメントの投与が行われます。
抗生剤の選択方法は、施設間でも異なりますが、最も良く知られている治療法は、広域スペクトラムの抗生剤を投与する方法です。第一選択としてドキシサイクリン(100mg)を2錠分2×14日間内服し、効果がなければ、第二選択薬としてシプロキサシン(200㎎)+メトロニダゾール(250㎎)2錠分2×14日間内服します。この治療方法では高い治癒率が示されていますが、子宮内に存在する細菌の種類によっては効果が得られない場合もあるため、子宮内フローラ検査を行って、原因菌を特定し、効果の高い抗生剤を選択することを勧めています。
抗生剤の投与で改善がみられない場合には、子宮内膜掻把術や子宮鏡下手術などの手術療法が選択されます。炎症性の高い子宮内膜を人工的に除去することで、慢性子宮内膜炎の改善を図ります。
当院では、子宮内膜炎を疑った場合、最初に子宮内フローラ検査を行い、慢性子宮内膜炎の原因菌を特定します。抗生剤の内服を開始すると同時にラクトフェリンの内服も開始します。抗生剤の内服終了後から、ラクトバチルスの腟錠 を約4週間、連日で投与します。子宮内フローラ検査の結果、ラクトバチルスの割合 が70%以下であった場合には、子宮内フローラ検査の再検査を勧めています。
抗生剤の内服期間とラクトバチルスの腟錠の使用期間を合わせて約6週間の治療後に子宮内フローラの再検査を行うと、7割の患者さんがLDMの結果となります。
再検査を2回行っても改善がみられなかった場合には、難治性と判断し、子宮内膜掻把術やCD138検査を行います。
スライド8-1024x576.jpg)
▶「【子宮内の乳酸菌を増やす方法】妊娠・出産率にも影響するラクトバチルスとは?」はこちらから
慢性子宮内膜炎の治療後、再発の可能性はあるのか
―子宮内フローラ検査の結果に応じ、慢性子宮内膜炎の治療を行った後、再度慢性子宮内膜炎を発症してしまう可能性はあるのでしょうか。
西川先生:
はい、『一度、改善した子宮内フローラが、数か月後に再検査を行うと、また悪くなってしまっている。』というケースは実際に経験します。慢性子宮内膜炎の再発時期や頻度に関する明確なデータは現在のところありませんが、慢性子宮内膜炎は高い確率で再発するとの報告があります。
当院では、再発防止のため、子宮内フローラの改善後も、ラクトフェリン、ラクトバチルスの腟錠を継続してもらっています。また、子宮内フローラの改善後に、なるべく期間を開けずに胚移植が行えるように、予め月経調整を行うといった工夫もしています。
さらに、子宮内フローラ改善後に妊娠が成立した妊婦さんに対しては、最低でも妊娠9週頃までは、ラクトフェリン、ラクトバチルスの腟錠の継続を推奨しています。ラクトフェリン、ラクトバチルスの腟錠には、慢性子宮内膜炎再発の予防効果や流産や早産のリスクを低減させる効果があることが報告されています。切迫流産や切迫早産に悩まされず、母児ともに快適で安定した妊婦生活を送ってもらうためにも、サプリメントの活用をお勧めしているので、卒業される際には、ラクトフェリン、ラクトバチルスの腟錠を購入される方も多いです。
スライド9-1024x576.jpg)
―西川先生ありがとうございました!
その他の医師インタビューはこちらからご覧いただけます。
≪西川和代(にしかわ かずよ)医師プロフィール≫

旭川医科大学 卒業
日鋼記念病院/釧路労災病院/遠軽厚生病院/旭川日赤病院/旭川医科大学病院/木場公園クリニック/愛育レディースクリニック
平成30年1月より とよた星の夢ARTクリニック(旧:グリーンベルARTクリニック)院長
・所属学会
日本産科婦人科学会/日本生殖医学会/日本受精着床学会/日本IVF学会/日本人類遺伝学会
・資格
日本産科婦人科学会認定専門医/日本生殖医学会認定 生殖医療専門医/臨床遺伝専門医
≪「とよた星の夢ARTクリニック(旧:グリーンベルARTクリニック)」について≫

クリニック名:とよた星の夢ARTクリニック
院長:西川和代 医師
住所:〒471-0027
愛知県豊田市喜多町2丁目160番地
HP URL:https://artclinic-official.com/
人気記事
-


【最新データ】子宮内フローラ「良好」より「異常→治療」の方が妊娠率が高いのはなぜ?
-


胚移植後の症状まとめ~それって妊娠のサイン?注意が必要な兆候?
-

流産の兆候と原因は?心拍確認後の流産率や流産後の妊娠可能性・妊娠再開までの目安を解説
-

子宮にとって良い菌・悪い菌とは?代表的な18の菌を解説!
-


体外受精で考えられる9つのリスク~母体や子ども障害など将来への影響は?
-


一番妊娠しやすい日はいつ?オギノ式での排卵日の計算方法や体の変化で予測する方法
-


妊活中いつならお酒を飲んでも良い?お酒以外で控えるべき飲み物や医師お勧めの飲み物も紹介
-


妊娠・出産にも大切な子宮内フローラ~細菌の「割合」と「量」の関係とは?/専門家による論文解説
-


胚移植後のNG行動~立ち仕事・ウォーキング・スクワット・旅行はダメ?
-


妊活で知っておくべき「精子」のすべて|元気な精子の作り方・古い精子・寿命・正しい出し方まで解説