
2022年4月より不妊治療が保険適用となり、4年が経過しました。
保険適用には様々な条件がありますが、その一つが年齢による回数制限です。40歳未満は6回、40歳~43歳未満は3回と、決して多い回数とは言えません。
そこで、この限られた回数を最大限有効に活用するための治療方針や、年齢と治療の考え方、自費診療への移行をどのように判断するか等について、両角レディースクリニック院長 両角和人医師にお話を伺いました。
*両角レディースクリニックのホームページはこちらからご覧いただけます。
目次
一人目の治療は「二人目」のスタートライン。「あの時こうしておけば」をなくす治療計画を
―2022年4月から始まった不妊治療の保険適用後、患者さんの年齢に変化はありましたか。
両角先生:
経済的負担が軽減されたことで、若年層の患者さんが増えました。不妊治療は年齢も大きく関係するため、早くから治療を始める方が増えたのは良い傾向だと思っています。
ただし、来院される患者さんとしては、40歳前後の方や他院で保険診療での不妊治療を終えられ、これからは自費診療で治療をしたいとお考えの43歳以上の方もとても多いです。
―40歳~43歳未満の患者さんの保険適用回数は3回と少ないことから、患者さんに共通する焦りや治療方針への要望として多いものがあれば教えてください。
両角先生:
保険が適用される回数を意識している患者さんがとても多いです。
そのため、
・胚を6個凍結し、2個ずつ移植したい
・二段階移植をしたい*
といったご希望をいただくこともあります。
また、保険診療での不妊治療もできる(保険適用回数が残っている)方でも、二人目も欲しいとお考えの方は、最初から自費で治療を進めたいとおっしゃる方もいます。
二人目の出産まで見据える場合、保険制度では貯卵(ちょらん)ができず、得た胚をすべて移植しないと次の採卵ができないため、年齢を意識し、胚を10個程度得られてから移植する方もかなり多いです。
当院では、「まずは保険診療で進めたい」という方と「二人目も生みたいから最初から自費診療で進めたい」という方、だいたい半々くらいの割合でいらっしゃいます。
患者さんの年齢やホルモン値、AMH値、過去の流産歴などを踏まえ、保険診療での治療が十分可能か、あるいは自費診療で治療を行ったほうが良いかお伝えしますが、価値観は患者さんそれぞれですので、最終的には、ご夫婦の考えに寄り添った治療をしていきます。
*二段階胚移植:
先進医療Aに認定されている医療技術。同一の移植周期で初期胚と胚盤胞を2〜3日空けて、計2回移植する方法。初期胚の移植で着床環境が整い、妊娠率向上が期待される治療法。
―特に40歳以降の方などで二人目を希望される場合、時間も限られるため、一人目の治療時から二人目を見据えた治療計画を立てることが重要ですね。
両角先生:
一人目の不妊治療で来院される方は、まず一人子どもを妊娠・出産することに意識が向いているため、二人目のことまで考えている方は少ないです。しかし、いざ一人出産されると、子どもの可愛さや周囲の影響、あるいは一人目のお子さんの希望で「もう一人欲しい」と考えるご夫婦は多くいらっしゃいます。
しかし、一人目の治療時より、さらに年齢を重ねているため、そこから治療を開始しても二人目は難しい場合もあります。
そのため、我々は一人目の治療計画を立てる際、二人目のお話も必ずしています。二人目を考えると、患者さんの年齢や患者さんの体の状況等によっては自費診療での治療が良い場合もありますが、まずはできるだけ保険診療で進めるプランを検討します。
最近では、不妊治療を経て子どもを二人出産され、三人目を希望し通院されている患者さんも増えています。「あの時こうしておけばよかった…」と後悔しないためにも、
一人目の治療時から将来の家族計画を意識し、逆算して治療にあたることが大切です。
胚移植を運まかせにしない。腹腔鏡検査で「着床の環境」を整える重要性
―3回あるいは6回という保険適用回数を1回も無駄にしないために、どのような治療方針を掲げていらっしゃいますか。
両角先生:
保険適用で胚を移植できる回数が決まっているからこそ、「胚のグレード」と「胚を移植する環境」が重要だと考えています。
胚のグレードについては、グレードが良い胚盤胞を凍結すること、グレードがあまり良くない胚まで無理に凍結しないということです。
また、
胚移植に際しては、腹腔内や子宮内を着床に適した環境に整えることが大切
と考えているため、当院では、必要と判断した症例において、
保険での腹腔鏡検査を行い、着床環境の評価と改善を行っています。
腹腔鏡検査は卵管や子宮、卵巣、ダグラス窩、腹腔内を診ることができる検査です。腹腔鏡検査により、子宮内膜症や卵巣嚢腫、クラミジアによる炎症等があった場合、適切な治療を行い、1回目の胚移植から着床できるよう環境を整えていきます。
ただし、腹腔鏡検査はおへその下、両下腹部の合計3か所から直径3mm程度の細いスコープを挿入して行うため、患者さんによっては抵抗を感じる方もいらっしゃいます。そういった方の場合、腹腔鏡検査はせず移植することもあります。
―保険診療と併用できる先進医療について、先生が積極的に実施されているものがあれば教えてください。
両角先生:
「タイムラプス撮像法による受精卵・胚培養」と「子宮内膜刺激術(SEET法)」の2つの先進医療*は、根拠も十分であることから、当院では基本的に実施しています。
ただし、現状、それ以外の先進医療は患者さんの強い希望がない限りは実施していません。
*タイムラプス撮像法による受精卵・胚培養:
培養器に内蔵されたカメラで受精卵・胚の発育(分割)過程を一定間隔(数分〜15分おき)で自動撮影し、胚を観察・評価する先進医療技術。分割のスピードや細胞分裂の様子等、胚の発育過程を確認し、正常に発育している胚を選別することで妊娠率・出産率の向上が期待される。
*子宮内膜刺激術(SEET法):
受精卵を胚盤胞まで培養した際の培養液を胚移植の2-3日前に子宮内に注入する先進医療技術。子宮内膜を着床しやすい環境にすることを目的に行われる。
保険か自費か、判断の基準は「医学的な正しさ」。出産を叶えるために最適な治療を提案
―保険適用で治療ができる状況の患者さんでも保険診療や先進医療だけでは妊娠・出産が難しいと先生が判断された場合、自費診療での治療を提案されるケースもあるのでしょうか。
両角先生:
そういったケースも多いです。
費用を重視したいので保険が適用される範囲で治療したいという患者さんもいますし、ご夫婦でご意見が異なることもあります。ただ、医師としては、患者さんの「出産」という目的に対し、医学的側面から正しい情報・知識をお伝えしなくてはいけないと思っています。そのため、保険診療のみで出産という目的に到達するのが難しい、あるいは二人目を考えると保険診療では難しいと判断した場合等、自費診療での治療を提案しています。
対話を通し、患者さんの本音を理解し、納得いただける治療を行うことが大切なので、初診時は特に時間をかけお話しするようにしています。
―例えば、どういったケースにおいては自費診療を提案されるのでしょうか。
両角先生:
例えば、42歳でAMHが低く、卵巣嚢腫もあるような方の場合、保険で3回胚移植できる状況であったとしても、妊娠・出産には貯卵が必要と判断すれば自費診療を提案します。
保険診療で進めることもできますが、ルール上、貯卵できず全て移植しないと新たに採卵できません。また年齢的にも胚に染色体異常がある確率が高まり、流産してしまうケースも増えます。
このように保険診療のみでは、どうしても運に依存する要素が強くなるケースもあります。
一方、
40歳を過ぎていても、自費診療で凍結胚をある程度確保してから胚移植に臨むことで、妊娠・出産に至る実績は多数あります。
こういった場合は、患者さんに自費診療での治療を勧めます。
その他にも、流産を繰り返している方にPGT-Aが必要と判断した場合など、自費診療を勧めます。反対に、自費診療で治療を進めたいと患者さんがおっしゃった場合でも、保険診療で十分妊娠・出産できる可能性がある場合は、保険診療での治療を提案します。
患者さんにとって医学的に正しい方法で治療をすること、そして安全にお子さんが生まれることを第一に治療方法を提案しています。
―43歳を過ぎた患者さんや保険適用内で妊娠が難しかった患者さんは、自費診療で治療を継続されるケースが多いのでしょうか。
両角先生:
患者さんによります。
自費診療で治療を継続される患者さんが多いですが、中には国が年齢制限を設けていることに対し、「治療をしても妊娠・出産に至るのが難しいから」と受け取り、治療をやめてしまう方もいます。
しかし、それはとても残念なことです。
移植できる良い胚が残っていれば、多少移植回数は多く必要になっても、妊娠・出産に至る確率は十分にあります。
自費診療に切り替わるからと治療を辞め、胚を破棄してしまうと、遅かれ早かれ後悔する可能性があることを患者さんにはお伝えしています。
もちろん、自費診療で何回移植したら妊娠・出産に至るかは誰にもわかりません。また、43歳でも妊娠・出産に至る方はいらっしゃいますが、年齢とともに難易度が上がるのも事実です。しかし、
不妊治療は本人が後悔なくやりきったと思える治療をすることが何より大切です。
年齢を理由にモチベーションが下がってしまっている方に対しては、何歳の方がどういった治療を何回して出産に至ったか等のデータをお見せすることもあります。
患者さんが望む“お子さんがいる未来”を現実にするためには、
保険制度に振り回されることなく「もともと保険適用ではなかった体外受精や顕微授精が(回数制限はあれど)保険でできるのはアドバンテージだ」といった考え方で不妊治療に臨んでいただくのがよい
と思っています。
43歳の壁は「出産の限界」ではない。年齢だけを理由にあきらめる必要はない
―年齢や回数制限がある現行の保険制度下で不妊治療を行う上で、患者さんに知っておいてほしいこと、お伝えしたいことをお聞かせください。
両角先生:
様々な事情で妊活や不妊治療に取り組むのが40歳を過ぎてしまう方もいるかもしれませんが、可能な限り39歳までに治療を始めていただくのが良いと思います。その場合、保険で6回まで胚移植できるので、多くの方が妊娠・出産に至ります。
現行の保険制度では、40歳から43歳未満は3回しか保険適用での胚移植ができません。本来であれば、年齢が上がるにつれ妊娠・出産に至る確率が下がるため、保険適用で胚移植できる回数を6~9回などに増やす、あるいはサポート体制を構築するべきですが、国の財源にも限りがあります。
こういった状況下で、我々にできることは、43歳を超えても正しい治療を行うことでお子さんを生める可能性は十分にあること等を患者さんに説明し、あきらめずに一緒に治療に取り組むことだと考えています。
―不妊治療の保険適用により、どうしても年齢を意識する機会が増えた方も多いと思います。しかし、年齢だけにとらわれ治療をあきらめる必要はないと勇気をもらえました!
両角先生、お話を聞かせていただき、ありがとうございました。
今回お話を伺った医師
両角レディースクリニック
院長 両角 和人 医師
平成17年3月 福島県立医科大学医学部大学院卒業
平成10年4月 福島県立医科大学産婦人科学講座入局
平成10年10月 板橋中央総合病院産婦人科医員
平成13年10月 福島県立医科大学産婦人科学講座医員
平成16年9月 ハワイ大学医学部生殖生物学研究所留学
平成19年1月 福島県立医科大学産婦人科学講座助教
平成20年6月 山王病院リプロダクションセンター
平成24年7月 両角レディースクリニック院長
現在に至る
[資格]
日本専門医機構認定産婦人科専門医
日本生殖医学会生殖医療専門医・生殖医療指導医
[所属学会]
日本産科婦人科学会
日本生殖医学会
日本受精着床学会評議員
日本哺乳動物卵子学会大会幹事
日本IVF学会評議員
American Society for Reproductive Medicine
European Society of Human Reproduction and Embryology
両角レディースクリニックホームページはこちら

人気記事
-


その腸溶性“だとおもっている”ラクトフェリンサプリ、本当に腸まで届いている!?〜サプリの見分け方をご紹介
-


胚移植後の症状まとめ~それって妊娠のサイン?注意が必要な兆候?
-


妊活中いつならお酒を飲んでも良い?お酒以外で控えるべき飲み物や医師お勧めの飲み物も紹介
-


一番妊娠しやすい日はいつ?オギノ式での排卵日の計算方法や体の変化で予測する方法
-


胚移植後のNG行動~立ち仕事・ウォーキング・スクワット・旅行はダメ?
-
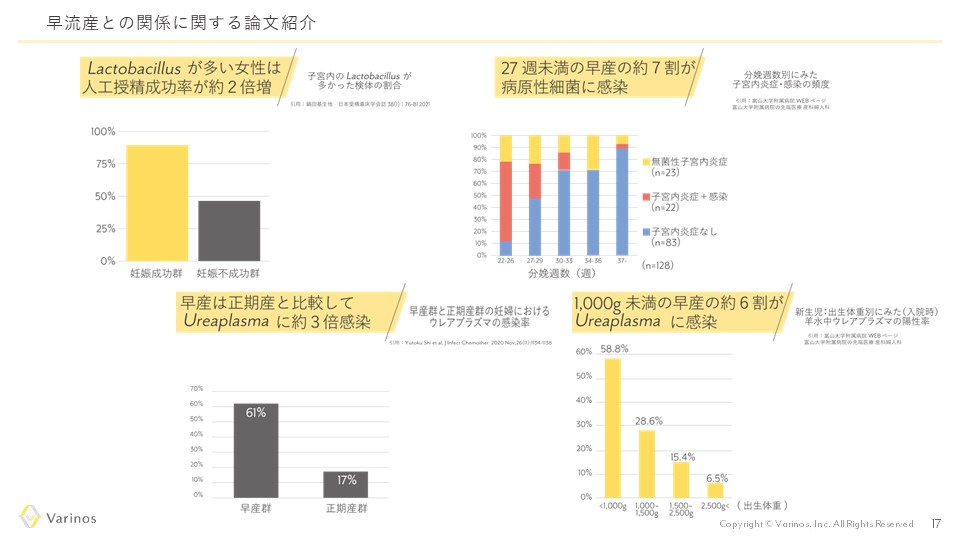

子宮内フローラとは?_妊活研究会での講演レポート(前半)
-


妊活で知っておくべき「精子」のすべて|元気な精子の作り方・古い精子・寿命・正しい出し方まで解説
-

子宮にとって良い菌・悪い菌とは?代表的な18の菌を解説!
-


体外受精で考えられる9つのリスク~母体や子ども障害など将来への影響は?
-

流産の兆候と原因は?心拍確認後の流産率や流産後の妊娠可能性・妊娠再開までの目安を解説









